クリニカルラダーの共通化って何?看護師の公正な能力評価指標とは
※本記事は、提携する企業のPR情報が含まれます。掲載するサービス及び掲載位置に広告収益が影響を与える可能性はありますが、サービスの評価や内容等は当サイトが独自に記載しています。
看護師の能力を正しく評価するために、多くの病院が導入しているのがクリニカルラダーです。日本看護協会では指標の統一化を図るため、2016年5月に日本看護協会版のJNAラダーを公表しています。
少子高齢化、看護師の慢性的な不足など、医療現場が抱える課題は今後ますます厳しさを増すばかりです。そうした状況の中、クリニカルラダーは、看護師の育成や教育支援の観点でも有効とされています。
一方で現場の声としては、業務への負担増加についての懸念も聞かれます。ここではクリニカルラダーの基本的な知識や特徴、注意点に加え、メリット・デメリット、さらに導入事例などを紹介していきます。
| 転職サイト | 総合評価・特徴 |
|---|---|
 看護roo! |
星の数4.4 ・累計利用者数50万人以上 ・どこよりも詳しい病院情報提供 >>>公式サイトはこちら |
 レバウェル看護 (旧 看護のお仕事) |
星の数4.3 ・給与アップできる好条件求人も多数 ・徹底したサポート力と待遇交渉力 >>>公式サイトはこちら |
 ナース人材バンク |
星の数4.2 ・高給与/好条件 非公開求人多数 ・地域専任スタッフが求人の特徴を把握 >>>公式サイトはこちら |
※ランキング評価の詳細は看護師転職サイトおすすめランキングの記事で紹介しています。
※当サイトは口コミの一部を掲載しています。
この記事に書いてあること
クリニカルラダーとは
クリニカルラダーは看護師の適正評価と能力開発を目指して導入されるものです。クリニカルラダーの基本的な知識と、日本看護協会が提唱している共通化について見ていきましょう。
看護師の能力開発・評価システム
クリニカルラダーは、看護師の能力開発・評価のシステムの一つとして位置づけられています。
ラダー(Ladder)とは英語で「はしご」を意味します。医療に関わる臨床の現場において、看護師が段階的にレベルを上げていくことをイメージすると理解しやすくなります。
看護師が新人として下位職からスタートし、上位職へとステップアップしていくプロセスを、その段階ごとの到達目標を明確にすることで着実な能力向上につなげていきます。
またそのための能力開発のサポートのしくみづくりも、クリニカルラダーの役割として担います。
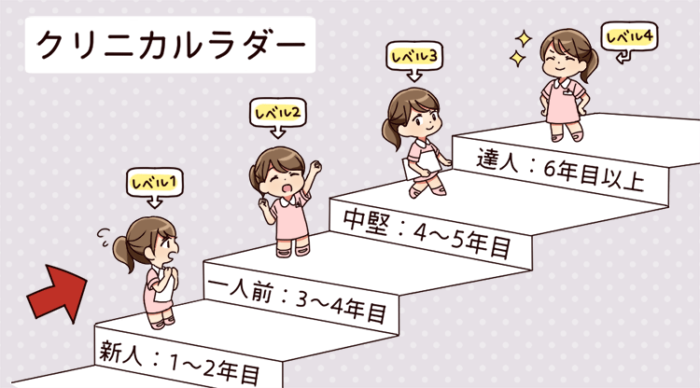
クリニカルラダーの考え方の基礎をつくったのは、アメリカの看護教育の研究者であるパトリシア・ベナーです。ベナーは1,000人以上の看護師の成長を研究し、技能習得を5段階の分類にまとめました。これを「ドレイファスモデル」といいます。
ドレイファスモデルによる看護師成長の5段階
パトリシア・ベナーによる看護師の成長段階は、以下のように分類されています。
- レベルⅠ:初心者(novice)
- 基本的な看護手順に従い必要に応じ助言を得て看護を実践する
- レベルⅡ:新人(advanced beginner)
- 標準的な看護計画に基づき自立して看護を実践する
- レベルⅢ:一人前(competent)
- ケアの受け手に合う個別的な看護を実践する
- レベルⅣ:中堅(proficient)
- 幅広い視野で予測的判断をもち看護を実践する
- レベルⅤ:達人(expert)
- より複雑な状況において、ケアの受け手にとって最適な手段を選択しQOLを高めるための看護を実践する
このモデルの分類において大切なのは、重視するのが「経験年数」ではなく「実質的な経験の質」であることです。年功序列の社会が長く続いた日本では、年次による評価が一般的となっています。
しかし看護師のスキル向上については、どのような経験値をもっているのかが大きなカギとなります。同じ年数を過ごした看護師でも、急性期と慢性期では重ねる経験の質が違ってくるのは当然です。
さらに大きな特徴となるのが「初心者」と「新人」の段階を区別しているところです。ベナーは看護学校を卒業したばかりのまったく現場の知識がない看護師と、1年目2年目の看護師では大きな隔たりがあるとしています。
「初心者」と「一人前」の間に「新人」の期間を設けることで、より発達段階を的確に捉えようとしています。
クリニカルラダーの活用と実践
クリニカルラダーは実際の看護の場では、どのように活用されるのでしょうか。実践の例を挙げると、以下のような流れとなります。
- 個人目標の設定
- 目標到達のための手段の実施:課題のクリア・研修会や勉強会への参加
- 到達度の評価方法実施:レポートの作成・テスト
- 目標到達の評価:自己評価と上司などによる他者評価の擦り合わせ
これらを各段階について、期間設定をして行っていきます。
クリニカルラダーの共通化
全国共通の指標「JNAラダー」
日本看護協会では日本がこれまで世界でも例のない少子・超高齢・多死社会に突入することに対し、大きな危機感を抱いています。その対策となる医療提供体制の変革の一つとして、看護ケアの質の安定と向上を目指しています。
2025年には団塊の世代が全員75歳以上の後期高齢に達し、社会構造を大きく揺るがすと予測されています。この「2025年問題」に向けて早急に看護ケアの体制を強化するため、2016年5月に全国レベルで共通して活用可能な指標「JNAラダー」が公表されています。
日本看護協会が実施した「平成28年度 中小規模病院の看護の質の向上に係る研修等に関する調査」によると、病院での看護師の能力開発・評価におけるラダーの導入状況は以下の通りです。
| 病院での導入状況 | 割合 |
|---|---|
| クリニカルラダーを導入している | 25.6% |
| クリニカルラダーまたはキャリアラダーの導入を検討している | 22.6% |
| クリニカルラダーおよびキャリアラダーは導入していない | 39.1% |
また「JNAラダー」についての認知度は、9割にのぼります。中小規模クラスの医療施設でも、看護師の能力向上について、関心や意識は高いようです。
その一方でJNAラダー導入7.4%、導入検討46.2%にとどまっており、今後の導入と実施に課題が見られます。
日本看護協会版JNAラダーの特徴
日本看護協会ではJNAラダーの特徴について、以下のように説明しています。
- あらゆる施設や場における全ての看護職に共通する能力として、看護実践能力に焦点化している
- 看護の核となる実践能力を「論理的な思考と正確な看護技術を基盤に、ケアの受け手のニーズに応じた看護を実践する能力」と定義している
- 看護実践能力の構成は「ニーズをとらえる力」「ケアする力」「協働する力」「意思決定を支える力」の4つの力としている
- 習熟段階は、レベルⅠからⅤの5段階とする
上記の4つの力は密接に関連しており、独立したものではありません。また、どのような医療の場においても発揮されるものとしています。
日本看護協会版JNAラダー公表の狙い
日本看護協会では、これまで各施設の独自のクリニカルラダーによって実施されていた評価や指導を共通化することにより、同一の指標のもとでの看護師の能力向上を期待しています。
これまでは内容やレベルにばらつきがあったラダーを統一することで、施設間の差異を小さくしていきます。
病院と訪問看護ステーションや介護施設などが共通の指標をもてば、各施設間の人材の流れがスムーズになります。また介護の現場における看護人材の育成の強化にも役立ちます。
キャリアラダーとクリニカルラダー
日本看護協会ではこれまで病院などの各施設が独自に開発してきたラダーと、日本看護協会版ラダーの位置づけについて説明しています。
JNAラダーは看護実践能力に特化した、ケアの受け手に対する看護実践のためのラダーです。
一方、各施設のキャリアラダーは、その組織におけるキャリア開発に即して設計されています。看護実践能力だけではなく、管理的な能力の段階や専門看護師・認定看護師・特定行為研修修了看護師といった高位資格取得などのキャリアも含めた段階を示しています。
この2つのシステムを使い分け、あるいは融合させることにより、看護師能力開発に有効な施策のいっそうの強化が期待されます。
クリニカルラダーのメリット
- 現在の位置づけが明確になる
- 次のステップの目標がわかる
- 公正で平等な評価が得られる
- 能力向上へのモチベーションがもてる
現在の位置づけが明確になる
業務をするうえでの能力については、学校時代のように週単位や学期ごとに成績で表されるわけではありません。自分が看護師として成長しているのか、現在はどのような位置にいるのか不安に感じることもあるでしょう。
クリニカルラダーは大きくは5つの習熟度で段階づけされ、その段階ごとに目標設定しながら課題をクリアしていきます。まったくの初心者から新人へ、そして一人前の看護師へと進歩していく過程を、自身でしっかりと意識しながら成長していくことができます。
次のステップの目標がわかる
毎日の業務に対応していると、何ができて何ができていないのかという問題意識が失われがちです。目標設定を明確にすれば、次に何を目指せばよいのかがわかります。
日々の仕事の中でも、注意したり工夫したりする点がわかりやすくなります。
公正で平等な評価が得られる
クリニカルラダーは、同じ段階の看護師に対して同一の指標が与えられます。各段階で求められる能力や技能がはっきりしているため、評価基準が明確で、公平感があります。
能力向上を示す機会が平等に与えられ、評価についても納得感が得られやすくなります。
能力向上へのモチベーションがもてる
自分の実力を客観視し、現在の位置づけがわかれば次に目指すものへの意欲も高まります。ステップアップする道順が見え、どの勉強会に参加すればよいのかあるいはさらに能力を開発する手段を見つけ出すのも容易です。
自分のキャリアを築こうとするモチベーションが高まり、主体性をもって能力向上に取り組むことができます。
看護師一人一人がクリニカルラダーを通して、必要とする能力開発の環境を理解すれば、組織に対しての要望も具体的になります。
どのような研修や能力開発ツールが企画されれば、より効率的にスキルを上げていけるのかを施設全体で考え、取り組みにつなげていけるようになります。
クリニカルラダーのデメリット
一方、クリニカルラダーのデメリットとしては、以下のようなことが考えられます。
- クリニカルラダーが給与に影響を与える
- 数値評価されない部分に不満を感じる
- 業務を圧迫する可能性がある
- 数値評価自体に拒否感を覚える可能性がある
クリニカルラダーが与える給与への影響
クリニカルラダーにより客観的に看護師としてのレベルが示され、それが業務評価全体に影響を与えることになります。技術の習得イコール給料につながると考えてしまいがちになり、そこだけに注目してしまうようになるかもしれません。
あまりにクリニカルラダーで点数を上げることばかりを意識すると、自身が目指す看護ケアの在り方からずれてしまう可能性もあります。
数値評価されない部分への不満
看護技術が数字になって見えてくると、クリニカルラダーで対象とならない部分が評価されないことに不満を感じるかもしれません。
例えばいつも笑顔を絶やさず、患者に安心感を与えることを信条としていても、数値に表れなければ意味がないと思うようになる恐れがあります。そうなると、クリニカルラダーの本来の目的からも逸脱してしまいます。
業務を圧迫する可能性
クリニカルラダーを導入している現場からよく聞かれるのが「面倒だ」「時間が取られる」という声です。
ただでさえ多忙な業務に、「目標設定」やその到達度を測るためのさまざまな記録、振り返りといった作業が加われば、看護師への負担が増えるのも当然です。
また、クリニカルラダーを導入している病院では、情報収集や課題解決のためにたびたび講習会が開催されたり、研修を受けなければならなくなったりすることもあります。こうしたものへの参加が義務化されると、それだけ拘束時間が長くなり不満につながります。
数値評価に対する拒否感
当事者たちの理解や知識の浸透を図らず、また十分なシステムの構築をせずに無理に導入を進めると、クリニカルラダーへの反発心しかなくなります。
実際には多くの看護師が、「ラダーはムダ」「ラダーをやめたい」「ラダーで給与を決めるのは抵抗がある」という本音をもっているようです。クリニカルラダーの運用について単に時間が取られるというだけではなく、その他にも問題点が指摘されています。
例えば一定のスキルをもつようになると、クリニカルラダーの活用者が減り、さらに抵抗が強まるといったことです。またもっとも大きな問題として挙げられるのは、自己評価と他者評価の隔たりです。
求める目的へのアプローチについて、評価する側・される側の意識の擦り合わせが十分でないと、評価の結果に大きなずれが生じ、さらに大きな不満へとつながります。
クリニカルラダー導入の注意点
現時点ではクリニカルラダーが抱える課題がまったくないといえません。しかしクリニカルラダーの基本的な考え方は、看護師たちを苦しめるものではなく、正当な評価を与えて成長を促す機会とすることにあります。
導入にあたっては、クリニカルラダーの本来の働きが損なわれないように注意していかなければなりません。デメリットで挙げられた点を、導入時と照らし合わせて見ていきましょう。
業務を圧迫しないためのシステムやツール
クリニカルラダーの実施には、目標の設定や記録などさまざまな作業が伴います。これからのクリニカルラダーの実施には、そうした作業を効率良く進められるようなシステムづくりやツールの開発などが求められます。
クリニカルラダーが業務への負担となるのでは、本末転倒です。看護師の側からも、管理側に対して負担軽減への要望を上げていく必要があります。
例えば携帯のアプリなどから簡単に入力ができるシステムにする、チェックシートで日々の振り返りを簡略化する、など現場に負担を強いるのではなく、管理側がまとめたりサポートしたりする体制でなければ現場がついていけません。
クリニカルラダーのシステム自体でのPDCA
また導入にあたっては現場からの十分な同意を得ることも重要になるでしょう。働く側では、クリニカルラダーの必要性と能力向上への意識を自覚していかなければなりません。
クリニカルラダーが面倒だから、嫌だからと言っていては、自分のためにはなりません。自施設の方針をよく理解し、非効率な点については声を上げて改善していくことが大切です。
給与に反映される評価制度でクリニカルラダーが何割を占めるのか、それ以外では何が評価されるのかといった運営上のルールについても確認しておくことが重要です。
そのうえで、現場で働く看護師が業務に差し支える点などを具体的にまとめて提言すれば、管理側にも伝わるものがあるはずです。
クリニカルラダーへの反発の解消
看護師の中では「ラダーで給与が決められるのは納得できない」という意見がかなり多いようです。確かに看護ケアは患者と向き合う仕事であり、それがすべて数値で測られるものとは考えられません。
しかしそれでも、看護師の能力が可視化されることには大きな意味があります。
例えばアメリカの病院の例では、求める職務能力を見る際、職務記述書、看護師標準コンピテンシー、病棟コンピテンシーに加え、クリニカルラダーによって評価しています。
専門看護師の場合はクリニカルラダーⅤという区分に置かれるというように、日本よりもさらに実質的な活用がされています。
日本ではまだクリニカルラダーの段階が経験年数に応じて、ある程度自動化されているのに対し、アメリカでは個人の選択と完全な能力主義となっています。
日本でも今後はラダーを現段階よりも進めるかどうかを、個人の選択にゆだねる方向へと進めていくのかもしれません。ラダー進級が試験制となり、アメリカのように合否によって報酬が決定するという可能性もあります。
将来的にどうなるのかはまだわかりませんが、世界の在り方から見れば現在の日本の給与の決め方は、不透明に感じられるようです。
クリニカルラダーの導入がそうしたイメージを払拭し、看護師の働きに見合う給料の支給を目指すものであることを広く伝えていく必要があります。また、各施設のクリニカルラダーの運用は、その目的をしっかりと果たせるようでなければなりません。
※ランキング評価の詳細は看護師転職サイトおすすめランキングの記事で紹介しています。
※ページ内の求人数は職種別に集計しています。